 Gráfica
1.1
Gráfica
1.1Familias que destinan más del 30 por ciento de su ingreso disponible
en atender su salud
Al margen un sello con el Escudo Nacional, que dice: Estados Unidos Mexicanos.- Secretaría de Salud.
ACUERDO POR EL QUE LA SECRETARIA DE SALUD DA A CONOCER LAS REGLAS DE OPERACION E INDICADORES DE GESTION Y EVALUACION DEL PROGRAMA SALUD PARA TODOS (SEGURO POPULAR DE SALUD).
JULIO JOSE FRENK MORA, Secretario de Salud, con fundamento en los artículos 26 y 39 de la Ley Orgánica de la Administración Pública Federal; 32 y 33 de la Ley de Planeación; 54 y 55 del Decreto de Presupuesto de Egresos de la Federación para el Ejercicio Fiscal del año 2003, y 6 fracción XVII del Reglamento Interior de la Secretaría de Salud, y
CONSIDERANDO
Que el Programa Nacional de Salud 2001-2006, establece dentro de sus líneas estratégicas brindar protección financiera a la población que carece de seguridad social en materia de salud, proponiendo su incorporación a un esquema con criterios de aseguramiento público, para lo cual a través del Programa de Salud para Todos se promueve el Seguro Popular de Salud (SPS).
Que el Programa SPS tiene como propósitos reducir los gastos de bolsillo en que incurren las familias por atender su salud y que constituyen una causa de empobrecimiento para las familias más vulnerables, así como fomentar la atención preventiva de la salud.
Que el Programa SPS impulsa una mayor equidad en el financiamiento de la salud, promoviendo criterios y políticas que propician la transparencia, equilibrio y corresponsabilidad entre los tres niveles de gobierno, en la búsqueda de mayor eficiencia en la utilización de los recursos para la salud.
Que la prestación de los servicios incluidos en el Programa SPS se ofrece por conducto de los Servicios Estatales de Salud.
Que los recursos federales asignados al Programa son subsidios federales y por tanto, sujetos a criterios de selectividad, equidad, objetividad, transparencia, temporalidad y publicidad, debiéndose identificar claramente a la población beneficiaria, tanto por grupo específico como por región del país; prever montos de los apoyos y su actualización, asegurar la coordinación de acciones entre las diversas áreas administrativas con la finalidad de evitar su duplicación y reducir gastos administrativos; así como garantizar que los mecanismos de operación, distribución y administración, faciliten la obtención de información y la evaluación de los beneficios económicos y sociales de su asignación y aplicación.
Que el Gobierno Federal, a través de la Secretaría de Salud, es el responsable de establecer las Reglas de Operación del Programa, de aportar los recursos necesarios para su operación, darle seguimiento, evaluar sus resultados y asegurar el cumplimiento de sus objetivos.
Que el Programa SPS es una estrategia de largo plazo, que inició su operación en el año 2002, en algunas regiones seleccionadas de 21 entidades federativas y de conformidad con el monto de los recursos en el Programa Salud para Todos (Seguro Popular de Salud), se extenderá gradualmente al interior de los estados, así como al resto del país.
Que conforme al artículo 54 del Decreto del Presupuesto de Egresos de la Federación para el Ejercicio Fiscal del año 2003, la Secretaría de Hacienda y Crédito Público ha autorizado y la Comisión Federal de Mejora Regulatoria ha dictaminado estas Reglas de Operación, por lo que hemos tenido a bien expedirel siguiente:
ACUERDO
UNICO. La Secretaría de Salud da a conocer las Reglas de Operación del Programa de Salud para Todos (Seguro Popular de Salud), y sus indicadores de gestión y evaluación de conformidad con el siguiente:
CONTENIDO
1. Presentación
2. Antecedentes
3. Objetivos
3.1 General
3.2 Específicos
4. Lineamientos generales
4.1 Población objetivo
4.2 Cobertura
4.3 Características de los apoyos para la operación del programa
4.4 Beneficiarios
4.4.1 Criterios de elegibilidad
4.4.2 Derechos y obligaciones de los afiliados
4.4.3 Causas de suspensión y cancelación
4.5 Definición de metas
4.6 Transparencia
5. Instancias normativas y ejecutoras
5.1 Instancias normativas
5.2 Instancias ejecutoras
6. Mecánica de operación
6.1 Difusión
6.2 Promoción e identificación de familias
6.3 Afiliación y reafiliación
6.4 Sistema de administración de servicios y atención al afiliado
6.5 Contraloría social
7. Fuentes de Financiamiento
7.1 Subsidio federal
7.2 Cuotas de afiliación
8. Seguimiento y evaluación
8.1 Sistema de seguimiento
8.2 Sistema de evaluación
9. Indicadores
Anexos
Anexo 1 Catálogo de Beneficios Médicos
Anexo 2 Medicamentos asociados al Catálogo de Beneficios Médicos
Anexo 3 Definiciones
1. Presentación
El Programa Nacional de Salud 2001-2006 establece a la Protección Financiera como una de las líneas estratégicas de acción de la actual administración. El objetivo principal es brindar protección financiera a la población sin seguridad social a través de un esquema con criterios de aseguramiento justo, con el fin de reducir el gasto de bolsillo y fomentar la atención oportuna de la salud.
2. Antecedentes
Históricamente, la población que ha contado con un seguro público de salud es la derechohabiente de la seguridad social. El resto de la población no asegurada, ha recibido servicios de salud a través de la Secretaría de Salud y de los Servicios Estatales de Salud. Si bien en ambos esquemas se trata de atender la salud de todos los mexicanos, la falta de un sistema con criterios de aseguramiento público para la población no asegurada, ha provocado que su patrimonio sea más vulnerable a los costos asociados al mantenimiento de la salud.
La población que no cuenta con la protección de la seguridad social en materia de salud, sigue siendo una proporción importante de la población total. Según el Censo de Población y Vivienda 2000, alrededor del 57.8% de la población total no cuenta con este beneficio, debido fundamentalmente a su condición laboral, o bien, a que su bajo poder adquisitivo le impide pagar el seguro de salud familiar del IMSS o un seguro privado.
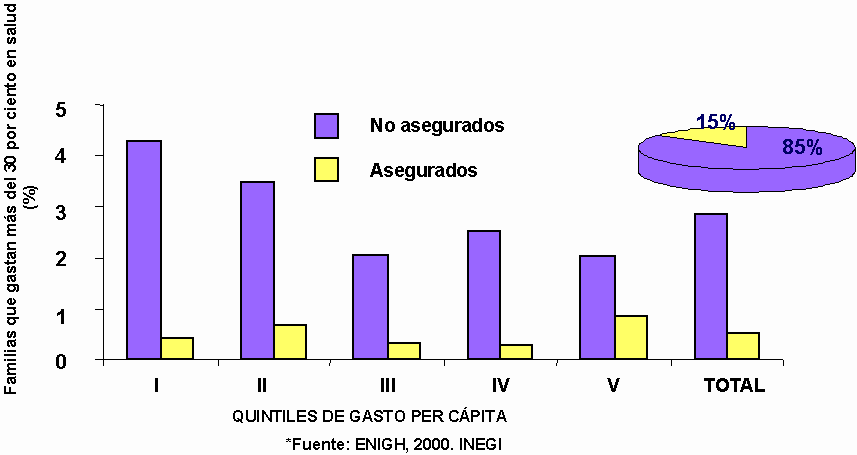
Esta alta proporción de no asegurados ha repercutido en que el gasto de bolsillo represente más de la mitad del gasto total en salud, lo cual a su vez implica que la gente pague cantidades desproporcionadas de su ingreso por atender su salud. Los altos costos de la atención médica frecuentemente provocan que la familia posponga o renuncie a la atención, y en caso de cubrir los costos, provoca que la familia enfrente dificultades financieras. Según la Encuesta Nacional de Ingreso-Gasto de los Hogares 2000, cada año entre 2 y 3 millones de familias emplean más de la tercera parte de su ingreso para solventar sus gastos en salud, mientras que 1.2 millones cruzan la línea de la pobreza por los gastos que tienen que enfrentar en salud. Este gasto de bolsillo cuyo desembolso se destina principalmente a la compra de medicamentos y consultas médicas afecta sobre todo a las familias de bajos ingresos. Este gasto de bolsillo que empobrece a las familias tiende a ser mayor como porcentaje del gasto total para las familias más pobres que para las familias con mayores recursos como lo muestra la gráfica 1.1. La gráfica también ilustra como el 85% de estas familias que se empobrecen no están aseguradas. Es decir, contar con un seguro reduce el riesgo de empobrecerse.
 Gráfica
1.1
Gráfica
1.1
Familias que destinan más del 30 por
ciento de su ingreso disponible
en atender su salud
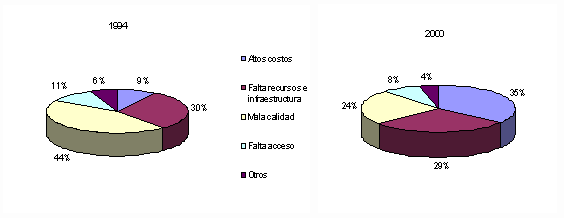
Según datos de la Encuesta Nacional de Satisfacción de los Servicios de Salud 2000, los altos costos se han convertido en el principal problema del sistema. Uno de cada cuatro mexicanos ha pospuesto su atención médica por problemas económicos. Según esta encuesta, quienes postergan más la atención médica son los enfermos y discapacitados (36%), las personas mayores de 15 años que no saben leer ni escribir (29%), los mayores de 65 años (35%), la población de bajos ingresos (25%) y quienes no están afiliados a alguna institución de seguridad social (28%).
 Gráfica
1.2
Gráfica
1.2
Principales problemas de los servicios de salud en México
Fuente: Encuesta Nacional de Satisfacción de los Servicios de Salud, 2000
Cifras de esta misma encuesta muestran que el 21% de los mexicanos señaló haber tenido problemas para pagar los servicios del médico o del hospital en el año 2001 y uno de cada tres (31%) tuvo que efectuar recortes en el gasto familiar para poder cubrir los costos de atención médica. Quien restringe más los gastos por causa de la atención médica es la población de menores ingresos (35%), los que viven en zonas rurales (44%), las personas cuyo estado de salud es malo (42%) y los hospitalizados (43%).
La población no asegurada incurre con frecuencia en gastos de bolsillo, aun cuando acude a los Servicios Estatales de Salud, ya que paga por conceptos tales como; cuotas de recuperación, compra de medicamentos, exámenes de laboratorio y estudios de gabinete, los cuales implican un costo mayor al de un esquema con criterios de aseguramiento público como el que se ofrece a través del Programa SPS.
El Programa SPS brinda
protección financiera a través de un subsidio federal que se complementa
con una aportación menor de las familias en función de su nivel de ingreso a
diferencia de los esquemas de aseguramiento privado, en los que las primas son
calculadas con base en los riesgos individuales de enfermarse. Además estas
cuotas familiares por concepto de afiliación no se realizan para cubrir el
costo total del SPS sino para corresponsabilizar a la población y fomentar una
cultura de previsión de riesgos a través del pago anticipado y la solidaridad
de los sanos con los enfermos, de las familias de mayores ingresos con los de
menores ingresos, de los adultos con los infantes, los jóvenes y los adultos en
plenitud.
3. Objetivos
3.1 Objetivo general
El Programa Seguro Popular de Salud es un instrumento que permite enfrentar el reto establecido en el Programa Nacional de Salud 2001-2006 para brindar protección financiera a los mexicanos, ofreciendo una opción con criterios de aseguramiento público en materia de salud a familias y ciudadanos que por su condición laboral y socioeconómica no son derechohabientes de las instituciones de seguridad social. Enfrentar este reto implica adoptar los siguientes objetivos específicos:
3.2 Objetivos específicos
4. Lineamientos generales
El Programa SPS es público y voluntario y su costo es cubierto mediante un subsidio federal proveniente de recursos fiscales autorizados en el Decreto del Presupuesto de Egresos de la Federación (PEF) 2003 que complementa los recursos que las entidades federativas reciben de la Federación vía ramos 12 y 33, destinados a la prestación de servicios médicos, así como las cuotas que los beneficiarios aportan por concepto de afiliación.
De acuerdo a lo establecido por los criterios generales para modificaciones a las reglas de operación de los programas gubernamentales ya existentes y para la elaboración de las reglas de operación para el ejercicio fiscal 2002 (aún vigentes), los recursos asignados a los programas sujetos a reglas de operación no pierden el carácter federal.
La cuota de afiliación al SPS es progresiva ya que no está en función del riesgo individual de enfermarse, sino del nivel de ingreso de cada familia. Esta cuota, aun cuando no representa el sostén financiero integral requerido para la operación del SPS, tiene como finalidad fomentar entre la población la cultura de previsión del riesgo y la solidaridad entre sanos y enfermos, entre jóvenes y mayores de edad, así como entre familias de mayores y menores ingresos.
Con la afiliación al Programa SPS se protege financieramente a la población actualmente no derechohabiente de la seguridad social, mediante el otorgamiento de servicios médicos explícitos en un Catálogo de Beneficios Médicos (CABEME), cuyas características básicas se enlistan en el Anexo 1 de estas Reglas de Operación.
El CABEME incluye 78 intervenciones, pudiendo añadirse en algunas entidades federativas otras intervenciones en atención a sus necesidades de salud y perfiles epidemiológicos.
La afiliación al Programa SPS elimina el pago de cuotas de recuperación por concepto de servicios médicos incluidos en el CABEME y garantiza el surtimiento de los medicamentos e insumos asociados a éste, según los protocolos establecidos (Anexo 2).
Los beneficiarios del Programa SPS, al reducir los gastos de bolsillo, podrán destinar los recursos que hubieran necesitado para solventar dicha eventualidad, a otras actividades productivas y/o al mejoramiento de su nivel de vida. De esta manera, el Programa SPS se alinea con otros programas sociales que buscan generar las condiciones necesarias para que la población más vulnerable pueda mejorar su estado socioeconómico.
Para la instrumentación del Programa SPS el Gobierno Federal, a través de la Secretaría de Salud, suscribe Acuerdos de Coordinación con los gobiernos estatales participantes. Estos Acuerdos de Coordinación deberán publicarse en el Diario Oficial de la Federación de acuerdo a lo establecido por la fracción V del artículo 54 del PEF 2003.
4.1 Población objetivo
El Programa SPS está dirigido de manera prioritaria a incorporar familias mexicanas en los seis primeros deciles de la distribución del ingreso, que no sean derechohabientes de la seguridad social, residan dentro del territorio nacional, y que tengan acceso a unidades de salud con capacidad y calidad suficiente para ofrecer la prestación de los servicios médicos considerados en el CABEME.
4.2 Cobertura
Actualmente el Programa SPS opera en algunas regiones seleccionadas de 21 entidades federativas y se extenderá gradualmente al interior de los estados incorporados, así como al resto del país, de conformidad con la disponibilidad de recursos en el Programa Salud para Todos (Seguro Popular de Salud).
A partir del presente año la ampliación de la cobertura del Programa SPS se priorizará en los estados incorporados y de nuevo ingreso conforme a los siguientes criterios:
4.3 Características de los apoyos para la operación del programa
La cobertura de los servicios que los proveedores prestan a los afiliados del Programa SPS, comprende la mayoría de los servicios demandados en los centros de salud y hospitales generales de la red de Servicios Estatales de Salud y sus medicamentos asociados. Este catálogo de beneficios responde a las necesidades y demanda de servicios de la población. En el año 2003 el costo anual promedio per cápita nacional de las intervenciones que se ofrecen en el CABEME se estima en $1,572.22.
El monto anterior se ajusta en función de las condiciones salariales de la región seleccionada y en su caso al número de intervenciones del catálogo de servicios que se ofrezca.
El Gobierno Federal destina un subsidio base por familia afiliada. El monto de recursos del subsidio base per cápita, se calcula a partir del costo per cápita promedio del CABEME estimado para cada estado, menos el monto per cápita de recursos fiscales destinados a la prestación de servicios personales de salud en el Decreto del PEF 2003 vía ramo 33 y vía ramo 12 considerando regiones y universos de beneficiarios coincidentes.
Con objeto de alinear esfuerzos y evitar duplicidades en el financiamiento, en el caso de las familias beneficiarias del Programa Oportunidades que se afilien al Programa SPS se realizarán ajustes adicionales restando al subsidio base aquellos recursos por familia cuyo destino sea coincidente con rubros de gasto del Programa SPS, en virtud de que dichos recursos forman parte de los apoyos otorgados por el Programa Oportunidades.
Los ajustes descritos en el párrafo anterior tienen como objetivo evitar la duplicidad de recursos y articular los apoyos de diferentes programas sociales en beneficio de las familias afiliadas.
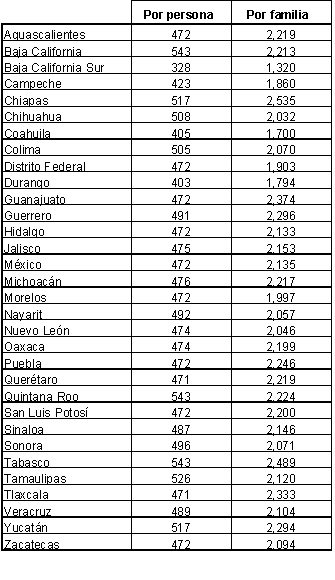
En el cuadro 4.3 se presentan los montos anuales estimados del subsidio per cápita y familiar en cada entidad federativa para el 2003. El monto que por concepto de subsidio se remita a los Servicios Estatales de Salud, será el correspondiente al per cápita estatal multiplicado por el número promedio estatal de miembros por familia, según el Censo Nacional de Población y Vivienda del 2000.
Cuadro 4.3
Monto anual de subsidio base en pesos
para el CABEME de 78 intervenciones
Monto anual de los subsidios federales
En el caso de personas de 18 años o más que se afilian individualmente, el Programa SPS remitirá como subsidio federal el monto per cápita correspondiente, según lo establecido en el cuadro 4.3.
Conforme a lo dispuesto en los artículos 25 y 51 del Decreto del PEF 2003, la Secretaría de Salud se obliga a reintegrar a la Tesorería de la Federación los recursos que no se destinen a los fines autorizados y aquellos que al cierre del ejercicio no se hayan devengado.
En atención a lo dispuesto en el artículo 52 fracción II del Decreto del PEF 2003, en relación a los criterios de objetividad, equidad, transparencia, publicidad, selectividad y temporalidad de los subsidios, el subsidio otorgado por familia no podrá ser mayor al 30 por ciento del costo del CABEME, dado el carácter de subsidio que tiene la aportación federal para el financiamiento del Programa SPS, su operación podrá ser suspendida por razones presupuestales y por las que menciona el artículo 51, párrafo cuarto y quinto, del mismo Decreto.
4.4 Beneficiarios
Los beneficiarios del Programa SPS son las familias mexicanas que no cuentan con la protección de la seguridad social en materia de salud y han satisfecho los requerimientos de afiliación.
4.4.1 Criterios de elegibilidad
Los criterios de elegibilidad de las familias beneficiarias son:
4.4.2 Derechos y obligaciones de los afiliados
Cada familia afiliada al Programa SPS recibe un ejemplar de la "Carta de Derechos y Obligaciones de los Afiliados", en la cual éstos se hacen explícitos. A esta carta acompaña un listado de unidades médicas a donde podrán acudir a recibir los servicios especificados en el CABEME.
Derechos
a) Acceso igualitario a la atención
El afiliado tiene derecho a proteger su salud y recibir atención médica en los establecimientos designados de la red del Programa SPS, sin discriminación y de acuerdo a las normas establecidas en el CABEME para la atención médica.
b) Trato digno y atención de calidad
Tiene derecho a ser asistido por personal calificado en la atención de su padecimiento y a ser tratado con una actitud cortés, amable, mediante un lenguaje comprensible de parte del equipo de salud. Asimismo, tiene derecho a exigir privacidad en la atención y respeto del pudor.
c) Medicamentos
Los afiliados tienen derecho a recibir las dosis prescritas de medicamentos genéricos intercambiables incluidos en el CABEME, de acuerdo a lo dispuesto en el Diario Oficial de la Federación, de fecha 7 de junio de 2002, en el sentido de que las instituciones públicas del Sistema Nacional de Salud deben comprar medicamentos genéricos intercambiables. Para aquellas sustancias activas incluidas en el CABEME que no están disponibles en el mercado nacional como producto genérico intercambiable, los afiliados tienen derecho a recibir los medicamentos de patente necesarios para su tratamiento.
d) Información y orientación
· Sobre el servicio
El afiliado tiene derecho a solicitar y recibir información sobre el tipo de intervenciones cubiertas, las unidades en que se ofrecen, así como orientación sobre el funcionamiento, las condiciones, los documentos y trámites a seguir para la prestación de los servicios y los mecanismos para presentar quejas y sugerencias. Asimismo tiene derecho a ser informado sobre los horarios y localización de los establecimientos habilitados de la red de servicios.
· Durante el servicio
El titular de la familia afiliada, los beneficiarios o su representante legal, tienen derecho a recibir información suficiente sobre su estado de salud de manera comprensible, veraz y oportuna.
Todo afiliado tiene derecho a identificar a los profesionales de la salud que lo atienden y a conocer sus obligaciones y deberes. Asimismo tiene derecho a ser informado sobre el proceso para la obtención de una segunda opinión sobre su diagnóstico, pronóstico o tratamiento, como parte de los beneficios otorgados por este Programa.
El afiliado, familiar o su representante legal, tienen derecho a recibir información clínica sobre el procedimiento médico, su objetivo, riesgos y beneficios esperados, alternativas terapéuticas o posibles consecuencias. Esto debe hacerse por escrito en procedimientos riesgosos y en casos de traslados o referencia a otros establecimientos. Asimismo debe ser informado previamente, y solicitado su consentimiento sobre actividades de docencia e investigación médica, en las que pudiese estar involucrado como sujeto de las mismas. Las excepciones al consentimiento informado son para los casos de riesgos a la salud pública, por incapacidad mental o legal, que no estén los familiares presentes en la unidad médica, y en casos de urgencia para evitar lesiones irreversibles o que pongan en peligro la vida.
· Después del servicio
El afiliado podrá ejercer su derecho de petición, siempre que se formule por escrito, para solicitar información, interponer quejas o sugerencias sobre la atención brindada, así como a recibir respuesta por escrito en un plazo no mayor de 30 días.
e) Expediente clínico
Cada afiliado tiene derecho a un soporte documental con información clara, precisa y legible, que identifique las acciones y a los profesionales tratantes en cada proceso de atención médica, garantizando el uso confidencial y restringido de su expediente y su inalterabilidad, teniendo también derecho a acceder a los informes y resultados previa solicitud por escrito.
f) Obtener una segunda opinión
Tiene derecho a una segunda opinión médica, emitida por prestador de servicios médicos de los propios Servicios Estatales de Salud, sobre el diagnóstico, pronóstico o tratamiento relacionados con su estadode salud.
g) Rechazar tratamientos o procedimientos
Tiene derecho a rechazar procedimientos diagnósticos o terapéuticos incluidos en el CABEME y a solicitar su alta voluntaria sin que esto afecte su afiliación al Programa SPS, liberando al Programa SPS de responsabilidad alguna en la evolución y tratamiento del padecimiento objeto de este rechazo.
h) Urgencias
Tiene derecho a recibir atención de urgencias calificadas en cualquier unidad médica. Cuando se trate de casos de urgencias comprendidas en el CABEME, éstas se otorgarán sin cargo alguno.
Obligaciones
a) Proporcionar datos correctos y copias fidedignas de documentos personales que se le requieran, así como notificar en los Módulos de Afiliación y Orientación (MAO) los cambios de los datos que permitan actualizar la información del padrón de familias afiliadas.
b) Informarse sobre el funcionamiento de los establecimientos, prestaciones, horarios y programas que ofrecen.
c) Solicitar atención en el establecimiento de la red que le corresponda, acorde con las necesidades de salud y lo establecido en el CABEME.
d) Colaborar con el equipo de salud, informando verazmente y con exactitud sobre sus antecedentes clínicos, necesidades y problemas de salud.
e) Informarse sobre los riesgos y alternativas de los procedimientos terapéuticos y quirúrgicos que se le indiquen o apliquen.
f) Informarse acerca de procedimientos de consulta y quejas.
g) Cumplir con las acciones preventivas de acuerdo con el CABEME.
h) Adoptar conductas saludables.
i) Cumplir las prescripciones, tratamiento o procedimiento general al que haya aceptado someterse.
j) Continuar participando en las disposiciones de corresponsabilidad establecidas por los servicios estatales de salud para apoyar a las unidades médicas en las que se les atiende.
k) Cuidar las instalaciones de los establecimientos de salud para conservarlas en buen estado.
l) Hacer uso responsable de los servicios de salud.
m) Notificar el nacimiento de individuos en fecha posterior al inicio de la vigencia y que forman parte de la familia nuclear, presentando acta de nacimiento y/o CURP del mismo.
4.4.3 Causas de suspensión y cancelación de los beneficios del Programa SPS
El derecho a la prestación de servicios médicos, con la cobertura determinada por el Programa SPS será suspendido de manera temporal a un afiliado en los siguientes casos:
La cancelación de los beneficios del Programa SPS ocurrirá cuando el afiliado:
4.5 Definición de metas
Para el 2003, la meta base es de cien mil familias conforme a los recursos autorizados al Programa SPS en el Decreto del Presupuesto de Egresos de la Federación 2003. Esta meta se ampliará en función de los recursos adicionales que la Secretaría de Salud destine al Programa.
La Secretaría de Salud con base en lo anterior y en apego a lo establecido en el Decreto del PEF acordará con las entidades federativas la meta de familias por afiliar y el calendario de incorporación correspondiente.
4.6 Transparencia
Acorde a lo establecido en el artículo 55 del Decreto del PEF para el año 2003, la papelería, documentación oficial, así como la publicidad y promoción empleadas relativas al Programa Salud para Todos (Programa SPS), deben contener la leyenda: "Este programa es de carácter público, no es patrocinado ni promovido por partido político alguno y sus recursos provienen de los impuestos que pagan todos los contribuyentes. Está prohibido el uso de este programa con fines políticos, electorales, de lucro y otros distintos a los establecidos. Quien haga uso indebido de los recursos de este programa debe ser denunciado y sancionado de acuerdo con la ley aplicable y ante autoridad competente".
Ningún servidor público o personal que participe en la operación del Programa SPS podrá condicionar la afiliación al mismo o sus prestaciones a la participación en actividades político-electorales o a cambio de algún tipo de aportación económica, distinta a la cuota de afiliación.
5. Instancias normativas y ejecutoras
5.1 Instancias normativas
La Secretaría de Salud es la instancia que garantiza la coherencia y coordinación entre el Programa SPS y sus otros programas, así como con los de otras instituciones del sector salud. Asimismo, identifica las prioridades respecto a zonas geográficas, grupos de población e infraestructura disponible para la ejecución del Programa SPS.
5.2 Instancias ejecutoras
Al gobierno federal a través de la Secretaría de Salud le corresponde:
· Transferir los recursos para instrumentar y operar el Programa SPS de acuerdo con lo establecido en estas Reglas de Operación.
· Diseñar y elaborar los materiales de sensibilización, difusión, promoción y metodología para la capacitación que se utilizarán en la operación.
· Supervisar las campañas de difusión local a efecto de que se realicen con estricto apego a las políticas de operación del Programa SPS.
· Definir el marco organizacional en los ámbitos federal y estatal.
· Utilizar la información relativa a grupos de beneficiarios incorporados en otros programas sociales del Gobierno Federal con la finalidad de evitar duplicidades.
· Diseñar, desarrollar y suministrar el instrumento para estimar el nivel de ingreso y aplicación del sistema de puntajes.
· Establecer los lineamientos para la integración y administración del padrón de familias afiliadas.
· Establecer lineamientos de operación cuando se vincule al Programa SPS con otros programas sociales.
· Vigilar la complementariedad y compatibilidad de las acciones de los diversos programas que esta dependencia impulsa en el ámbito de las entidades federativas y en el contexto de la política de desarrollo social.
· Apoyar presupuestalmente, conforme a lo establecido en el numeral 6.2 de estas reglas, la ejecución de las tareas para la puesta en marcha y la continuidad de la operación del Programa SPS en regiones o entidades federativas que participan en este Programa.
· Promover ante los gobiernos estatales y municipales aportaciones para mejorar y ampliar la capacidad de los servicios en los que se ofrece el Programa SPS.
· Convenir con la autoridad competente en las entidades federativas la política de cuotas de recuperación aplicables a los afiliados por concepto de atención médica no considerada en el CABEME del Programa SPS.
· Convenir con los Servicios Estatales de Salud, la aplicación, el monto y destino de cuotas para regular la prescripción con base en evidencia científica y el consumo apropiado de medicamentos.
· Definir y promover la adecuación del marco jurídico que sustente la operación del Programa SPS.
· Definir e instrumentar la evaluación de la operación e impacto del Programa SPS.
A los gobiernos estatales les corresponde:
· Identificar a la población potencialmente beneficiaria del Programa SPS.
· Proponer la meta de afiliación con base en criterios de demanda potencial y de factibilidad de la prestación de los servicios de salud.
· Organizar las actividades relativas a la afiliación por región, municipio y localidad.
· Llevar a cabo las tareas de actualización, mantenimiento y administración del padrón de familias afiliadas en su entidad, de acuerdo a lo dispuesto en la materia por el Gobierno Federal.
· Contratar al personal, que en su caso se requiera, para realizar las actividades inherentes a la operación del Programa SPS.
· Prestar los servicios comprendidos en el CABEME, así como garantizar la disponibilidad de insumos y el suministro de medicamentos.
· Mantener la modalidad de participación de corresponsabilidad en las unidades médicas en donde se atienden las familias afiliadas.
· Establecer los mecanismos para recibir las cuotas reguladoras de la prescripción y consumo de medicamentos y destinarlas a los rubros de gasto convenidos con la Secretaría de Salud.
· Aplicar los recursos que se reciban por parte del Gobierno Federal y los que se recauden por concepto de cuotas de afiliación, de acuerdo con lo establecido en los Acuerdos de Coordinación que especifican los conceptos de gasto a que se destinarán estos recursos.
· Aplicar los instrumentos y procedimientos necesarios para el seguimiento operativo del Programa SPS en su entidad y la evaluación del impacto en su ámbito.
· Asumir y cumplir con los compromisos y metas contempladas en la Cruzada Nacional por la Calidad de los Servicios de Salud, particularmente en lo que se refiere a la certificación de nosocomios y unidades médicas.
· Promover que los Servicios Estatales de Salud adopten esquemas de operación que mejoren la atención, modernicen su administración de servicios y registros clínicos y alienten la certificación de su personal.
· Brindar apoyo a los solicitantes del Programa SPS para facilitarles la obtención de actas de nacimiento y CURP.
· Exentar a los afiliados al Programa SPS del pago de cuotas de recuperación para los servicios y prestaciones incluidas en el CABEME y aplicar las convenidas para las intervenciones no consideradas en éste.
· Definir y promover la adecuación del marco normativo estatal que permita la operación eficiente del Programa SPS.
· Proporcionar a la Secretaría de Salud la información relativa al ejercicio del gasto de conformidad con las disposiciones establecidas en los Acuerdos de Coordinación para garantizar el cumplimiento de metas, así como la correspondiente a los montos y rubros de gasto a que se destinen los recursos transferidos.
· Informar, en el momento de la afiliación sobre las intervenciones del CABEME y las unidades médicas donde se prestan los servicios.
6. Mecánica de operación
La mecánica operativa contempla los siguientes procesos:
Difusión directa
En cada región identificada como zona de cobertura del Programa SPS se informará a través de medios directos de comunicación sobre las características y ventajas del Programa y se invitará a la población objetivo para que acuda a afiliarse a los módulos establecidos para ese propósito.
Promoción e identificación de familias
La promoción del Programa SPS se realiza por conducto de brigadas de promoción y afiliación, que tienen la función de organizar reuniones con grupos de población previamente identificados como parte de la población objetivo, en donde se darán a conocer las características, requisitos, periodos de afiliación, beneficios y monto de la cuota que corresponde aportar a la familia que decida afiliarse.
Afiliación
La afiliación se concreta una vez que los interesados efectúan la aportación de la cuota que les corresponde, entregándoles en el módulo una credencial y una constancia de inscripción que les acredita como afiliados y les da acceso a la atención establecida en el CABEME.
Acceso a los servicios de atención ambulatoria y en hospital
La puerta de entrada al sistema de atención del Programa SPS es el centro de salud de adscripción de la familia a través de la figura del médico de familia, quien se hace cargo de la atención integral de un número determinado de familias beneficiarias. El médico verificará la vigencia de derechos y proporcionará la atención médica y prescripción de medicamentos. Cuando el afiliado sea referido a un hospital, se dirigirá al MAO donde presentará su credencial vigente que lo ampare como beneficiario del Programa SPS.
6.1 Difusión
Los Servicios Estatales de Salud pondrán a disposición de la población:
· La información sobre los lugares y los periodos de afiliación y reafiliación.
· Los detalles del Programa y los mecanismos de registro, a través de material promocional como son folletos, trípticos, carteles, etc.
6.2 Promoción e identificación de familias
· La promoción para la afiliación de familias al Programa SPS se realiza directamente en las entidades federativas participantes, enfocando sus acciones a los grupos poblacionales objetivo del Programa SPS.
· Los Servicios Estatales de Salud llevan a cabo la promoción mediante la contratación de personal que conforman brigadas de promoción y afiliación y los MAO, mismos que operan en los periodos para afiliación y reafiliación definidos en estas Reglas de Operación.
· El número de brigadas y los MAO se constituyen en función de la meta convenida por las entidades federativas con la Secretaría de Salud, para cada uno de los trimestres que definan los estados en que se instrumenta la afiliación.
· Los recursos para la puesta en marcha del proceso de promoción y afiliación en la entidad son transferidos por la Secretaría de Salud con base en la meta por alcanzar y acorde al periodo o periodos convenidos con la misma, en que instrumentarán la afiliación y reafiliación de familias.
El monto de recursos que se asignará por concepto de puesta en marcha no deberá rebasar los siguientes conceptos:
|
Módulos de gestión médica y afiliación |
10 pesos por familia para la meta convenida |
|
Mantenimiento del padrón |
45 pesos por familia para el 20% de la meta convenida |
|
Ampliación de meta |
64 pesos por familia adicional |
|
Promoción y afiliación de familias con vigencia a partir de enero de 2004 |
45 pesos por familia |
· Las familias de la población objetivo son convocadas a reuniones de promoción a través de las brigadas y módulos, que operan cubriendo territorialmente el ámbito de acción de la unidad de salud sede del MAO.
· Las familias interesadas reciben durante la reunión de promoción la información sobre las características, requisitos y beneficios del Programa SPS, las opciones de vigencia, el proceso de registro, los sitios para cubrir su cuota de afiliación, incluyendo la afiliación al término de la sesión con el denominado proceso de afiliación en sitio.
· A las personas que desean afiliarse al Programa SPS se les aplica la Cédula de Características Socioeconómicas del Hogar (CECASOEH) que es un instrumento estandarizado mediante el cual se obtiene información socioeconómica de los solicitantes, misma que se analiza mediante un sistema de puntajes (análisis discriminante) para establecer la cuota de afiliación que corresponde a cada familia.
· La información obtenida con este instrumento, se captura y procesa en medios magnéticos. A cada familia o persona interesada en el Programa SPS se les asigna un número de identificación (folio), que permite preservar la confidencialidad de la información.
· Para el núcleo familiar o el individuo que se inscriba al Programa SPS, la información contenida en el estudio socioeconómico tendrá validez por tres años para efectos de reafiliación. Al iniciar el cuarto año de inscripción al Programa SPS, se aplicará a la familia nuevamente la CECASOEH.
6.3 Afiliación y reafiliación.
6.3.1 Políticas de afiliación y reafiliación
· La unidad de afiliación al Programa SPS es la familia nuclear, es decir, el padre y/o la madre así como los hijos menores de 18 años, de ambos o de alguno de ellos que habitan en la misma vivienda. Se puede incluir también, los menores de 18 años en línea de consanguinidad directa con los titulares del Programa SPS y que formen parte del hogar (nietos, hermanos, sobrinos). La familia nuclear también comprende al padre y la madre del titular o su cónyuge que sean mayores de 64 años que formen parte del hogar y por tanto habiten en la misma vivienda.
· Para la afiliación de personas de 18 a 25 años de edad hijos del titular o cónyuge que no sean derechohabientes de la seguridad social y que formen parte del hogar, se considerarán como integrante adicional de la familia nuclear afiliada, y deben aportar un monto equivalente a la cuarta parte de la cuota de afiliación de esa familia.
· Para el caso de personas de 18 años o más que deseen afiliarse de manera individual, el criterio para determinar su cuota de afiliación será el que establezca el resultado de la CECASOEH aplicada al hogar del que forma parte y se fija como cuota de aportación la mitad del monto resultante para
el hogar.· Para el caso de las trabajadoras(es) domésticas, la determinación de su cuota de afiliación se calculará con la información que proporcionen sobre el hogar del que forma parte y no la del hogar donde preste sus servicios.
· Para el caso de la afiliación de infantes y adolescentes menores de 18 años residentes de albergues operados por los sistemas de Desarrollo Integral de la Familia (DIF) y en su caso, otras entidades públicas y/o privadas, será necesaria la petición expresa del gobierno del estado. La cuota de afiliación y el subsidio correspondiente se calcularán dividiendo el número de infantes y adolescentes entre el tamaño promedio de la familia en la entidad federativa correspondiente para determinar el número de familias a las que equivale la colectividad de infantes y adolescentes. La cuota de afiliación será equivalente a la familia de decil I y el subsidio que se aplique será el correspondiente al subsidio del estado en cuestión.
· La Secretaría de Salud podrá establecer políticas específicas sobre cuotas de afiliación para colectividades, siempre y cuando el origen y finalidad de éstas no contravenga a lo establecido en el artículo 55 fracción I del Decreto del Presupuesto de Egresos de la Federación para el Ejercicio Fiscal 2003, así como para familias cuyo soporte económico resida en el extranjero, cuidando preservar el principio de solidaridad.
· Las personas que se encuentren en el extranjero y deseen afiliar o reafiliar a sus familias que viven en el territorio nacional, lo podrán hacer siempre y cuando éstas cumplan con los requisitos de elegibilidad establecidos por estas Reglas de Operación, para lo cual se definirán mecanismos apropiados para la recepción de las cuotas de afiliación remitidas por los mexicanos residentes en el exterior.
· En el caso de agrupaciones y colectividades que deseen ingresar al Programa SPS se posibilitará la fijación de una cuota uniforme acorde al nivel de ingreso promedio del grupo que se afilie en forma colectiva.
· En casos extraordinarios, como desastres ocasionados por fenómenos naturales, que pudieran modificar las condiciones socioeconómicas de los habitantes de las zonas afectadas los Servicios Estatales de Salud podrán solicitar a la Secretaría de Salud, la aplicación de nuevas CECASOEH a las familias afectadas, con el propósito de establecer cuotas de afiliación que reconozcan las condiciones vigentes.
· Para acreditar su inscripción al Programa SPS, cada integrante de la familia afiliada mayor de 12 años, recibe una credencial "Tu salud", como instrumento de identificación y acceso a los servicios médicos establecidos en el CABEME. Cada familia afiliada recibe la Carta de los Derechos y Obligaciones de los Afiliados con el desglose de servicios médicos a los cuales tiene derecho y la constancia de inscripción en la que se indica el titular y los integrantes beneficiarios en el hogar, la vigencia de derechos, la cuota de afiliación de la familia y su unidad de adscripción.
· La vigencia de afiliación de las familias está referida al año calendario, concluyendo el 31 de diciembre como máximo, debiendo renovar su inscripción al Programa SPS mediante el proceso de reafiliación.
· Las familias que se afiliaron por periodos menores a 12 meses, podrán reafiliarse en el mismo año calendario al terminar la vigencia de su seguro.
· La reafiliación de las familias se podrá realizar por periodos trimestrales. En caso de que una familia no realice el trámite de reafiliación a la conclusión de su vigencia, debe esperar al siguiente periodo de afiliación para volver a incorporarse al Programa SPS, perdiendo la continuidad de los servicios.
6.3.2. Periodos de afiliación y reafiliación:
· El Programa SPS opera en el año calendario cuatro periodos trimestrales de reafiliación-afiliación: enero-marzo; abril-junio; julio-septiembre; octubre-diciembre, por lo que las vigencias de su
cobertura son de 12, 9, 6 o 3 meses, respectivamente, dando inicio el día primero del primer mes de cada trimestre.· La Secretaría de Salud podrá autorizar otros periodos de afiliación a petición de las entidades federativas.
· Los interesados en reafiliarse al Programa SPS pueden hacerlo optando entre uno y cuatro trimestres, acorde al trimestre del año en que se incorpore, considerando siempre que la vigencia tendrá como límite máximo el 31 de diciembre del año en curso.
· Los interesados en afiliarse por primera vez al Programa SPS pueden hacerlo en cualquiera de los periodos trimestrales y con la vigencia que seleccionen siempre y cuando la entidad federativa de que se trate así lo haya convenido previamente con la Secretaría de Salud.
· Las familias afiliadas al 31 de diciembre que deseen renovar su afiliación para el próximo año, tendrán oportunidad de completar su proceso de reafiliación hasta el 31 de enero del año siguiente. Si durante ese lapso requieren de los servicios ofrecidos por el SPS deben cubrir previamente su aportación para recibirlos bajo este esquema.
6.3.3. Requisitos para la afiliación de las familias
· Proporcionar la información requerida por la CECASOEH.
· No ser derechohabiente de la seguridad social.
· Presentar comprobante de domicilio.
· Clave Unica de Registro de Población (CURP) en caso de contar con ella o acta de nacimiento, y
· Cubrir la cuota familiar correspondiente al periodo de vigencia.
En caso de no contar con la CURP, se le solicita el acta de nacimiento con el propósito de apoyar a la familia en la realización de este trámite. Si no cuentan con CURP ni con acta de nacimiento, se procede conforme a los acuerdos que los gobiernos estatales establezcan con las autoridades del Registro Civil o del DIF para resolver esta situación, aceptándose la credencial de elector o carta de autoridad local como medio de identificación, en tanto se logra un registro oficial.
6.3.4. Proceso de afiliación y reafiliación
· La afiliación de la familia se formaliza mediante la aportación de su cuota familiar, misma que cubre en el propio MAO o brigada de afiliación, en sucursal bancaria o en las cajas de los hospitales o unidades de salud y para las personas que se encuentran en el extranjero a través de los mecanismos que se definan.
· El titular de la familia afiliada al Programa SPS presenta el comprobante de su aportación, conjuntamente con su CURP y comprobante de domicilio. El comprobante es capturado en el sistema de administración del padrón de familias afiliadas y se da de alta a la familia como beneficiaria.
· El MAO expide la(s) credencial(es) con fotografía del titular y sus beneficiarios mayores de 12 años, entrega la Carta de Derechos y Obligaciones de los Afiliados y expide la constancia de inscripción al Programa SPS.
· Para reafiliarse, la familia acude al MAO a realizar la aportación de su cuota correspondiente o presentar el comprobante de dicha aportación, actualizando su identificación como familia afiliada y la vigencia de su reafiliación.
· El MAO remite la información de las familias afiliadas para actualizar el padrón estatal de familias afiliadas al Programa SPS.
6.3.5. Padrón de familias afiliadas
· Con objeto de construir el padrón de familias afiliadas al Programa SPS a nivel nacional, se integra un sistema informático único que permite la conformación confiable y segura de los padrones estatales y su integración nacional. La Secretaría de Salud provee a las entidades federativas, el programa de cómputo que garantice la confidencialidad de la información de las bases de datos, la confiabilidad de su información y la seguridad y resguardo del padrón de familias afiliadas.
· Las entidades federativas operan y actualizan su padrón estatal de familias afiliadas conforme a las políticas y lineamientos establecidos en el sistema informático que permite la captura de la información, los datos comprobantes de las aportaciones y genera la documentación que acredita la afiliación al Programa SPS (fotocredenciales, la carta de los derechos de los afiliados y la constancia de inscripción).
· Asimismo, serán responsables de operar las incidencias que se presenten para la actualización de la base de datos en relación a los integrantes de las familias afiliadas como:
· Los casos de nuevos integrantes del núcleo familiar nacidos con posterioridad a la fecha de afiliación, mismos que deben notificarse en el MAO.
· Los casos de decesos que se presenten en el núcleo familiar durante la vigencia de la afiliación, para lo cual, deberán solicitar a la familia afiliada esta información.
· La incorporación de la CURP oficial una vez emitida por la autoridad a las personas que al momento de afiliarse al Programa SPS no contaban con su clave.
· Las entidades remiten la información de las familias afiliadas en el periodo de los primeros quince días hábiles de cada trimestre, en la que se notifica el número de familias afiliadas y reafiliadas, el monto de su aportación y la vigencia de la afiliación y reafiliación, entre otros; ello permite validar los datos y dar inicio al trámite para la transferencia del subsidio federal a la entidad.
· El área responsable del Programa SPS en la Secretaría de Salud consolida los padrones estatales y genera la información de avance, estadística y cifras control de la operación del Programa a nivel nacional.
6.4. Sistema de administración de servicios y atención al afiliado
Con base en la experiencia obtenida en la primera etapa del Programa SPS se continuará afinando la operación del Sistema de Administración de Servicios y Atención del Afiliado para garantizar que los prestadores de servicios en centros de salud y hospitales cumplan los compromisos adquiridos por el Programa SPS. Este sistema integra las acciones de los Servicios Estatales de Salud para la provisión de servicios, mantiene correspondencia con el Modelo Integrado de Atención a la Salud (MIDAS) y contiene los siguientes aspectos:
· La selección de la red de prestadores.
· La asesoría a los beneficiarios sobre sus derechos y obligaciones.
· La atención médica garantizada en el CABEME.
· La programación de citas para consulta externa.
· La integración de expedientes clínicos.
· La expedición y el surtimiento de recetas.
· Los servicios auxiliares de diagnóstico y tratamiento.
· El mecanismo de referencia y contrarreferencia de pacientes.
· Los criterios de hospitalización y cirugía.
· El seguimiento a quejas y sugerencias de los beneficiarios.
· El control estadístico de la operación a través de un sistema de información.
· La evaluación de los servicios prestados.
Para hacer uso de los servicios, los beneficiarios deben cubrir los siguientes requisitos:
· Presentar su credencial de afiliado. En caso de urgencia debe presentar su credencial previo al egreso.
· Ser referidos desde su centro de salud de adscripción para acceder a servicios y medicamentos de hospitalización. Excepto en casos de urgencias.
El sistema de atención contempla que las intervenciones del Programa SPS se otorguen por los Servicios Estatales de Salud, bajo el esquema operativo de regionalización, teniendo como base un hospital general y los centros de salud que cuenten con la capacidad para atender a los afiliados en su zona de influencia geográfica.
A cada familia afiliada se le asignará un centro de salud para su atención primaria y en caso de existir más de una opción se le brindará la facilidad de elegir su unidad de adscripción, así como un médico de familia.
Los beneficiarios del Programa SPS que necesiten de una intervención que no pueda ofrecerse en su unidad médica de adscripción podrán ser referidos a otra unidad para que se les brinde la atención, en estos casos los gastos de traslado, hospedaje y alimentación del paciente y/o sus acompañantes, no podrán ser cubiertos con los recursos transferidos para el Programa.
Para tener acceso a los servicios otorgados por el Programa SPS en los hospitales de la red es necesario haber sido referido de su centro de salud de adscripción, excepto en los casos de urgencias médicas, en cuyo caso el afiliado podrá hacer uso de cualquiera de las unidades médicas de los Servicios Estatales de Salud.
6.5 Contraloría social
Con el propósito de incorporar a la ciudadanía en el control, vigilancia y evaluación del Programa SPS, los Servicios Estatales de Salud impulsarán la participación social promoviendo acciones tendientes a informar a la ciudadanía y a los beneficiarios sobre los apoyos otorgados, con el fin de que los propios afiliados se constituyan en instancias de contraloría social. Esta función supondrá el planteamiento de espacios de comunicación gobierno-sociedad y la capacitación e implementación de mecanismos directos de captación de quejas, denuncias y evaluación de los servicios. Entre los principales mecanismos de Contraloría Social propuestos se encuentran:
· La interacción con los promotores del Programa SPS y otros servidores públicos vinculados con la conducción del Programa SPS para hacer recomendaciones para mejorar su operación.
· El desarrollo de sesiones informativas que tendrán el objetivo de difundir el Programa, concientizar a la población, promover el registro, escuchar las sugerencias de los beneficiarios y darle seguimiento en general al Programa SPS.
· La comunicación sin costo alguno, al teléfono de atención a beneficiarios cuando detecten algún tipo de anomalía o requieran apoyo.
· La participación de la autoridad municipal o estatal, a través de los Servicios de control estatales equivalentes a la Secretaría de la Función Pública, para recibir demandas o quejas relacionadas con el Programa SPS.
· El médico de primer contacto que se encuentra en el centro de salud de la comunidad, podrá también escuchar las preocupaciones y sugerencias de los beneficiarios y transmitirlas a las autoridades correspondientes.
· Los Servicios Estatales de Salud promoverán el establecimiento de un aval social a los resultados obtenidos por el Programa SPS incorporando para el análisis de la información, a alguna institución no gubernamental con prestigio local.
· Buzón para remitir quejas, denuncias y sugerencias.
7. Fuentes de Financiamiento
Las fuentes de financiamiento del Programa SPS provienen de:
· Subsidio federal para cada familia afiliada
· Cuotas de afiliación
7.1 Subsidio Federal
Para la prestación de los servicios médicos del Programa SPS los Servicios Estatales de Salud reciben un subsidio, que por cuenta de las familias afiliadas, le transfiere el Gobierno Federal y cuyo monto se calcula como la diferencia del costo estimado del CABEME y los recursos disponibles en el Estado, según se establece en el apartado 4.3 de estas Reglas de Operación.
La Secretaría de Salud transferirá a los Servicios Estatales de Salud, en el transcurso de los 30 días naturales posteriores a la recepción del padrón de familias afiliadas vigentes en cada trimestre, el monto del subsidio correspondiente al periodo.
La administración de esos recursos por parte de los Servicios Estatales de Salud, estará sujeta, a lo establecido por estas Reglas de Operación, los Acuerdos de Coordinación que se celebren con las entidades federativas correspondientes y las disposiciones estatales, siempre que no contravengan las disposiciones anteriores.
7.2 Cuotas de afiliación
El monto que por concepto de cuota aporta cada familia nuclear como unidad básica de afiliación se determina con base en la información socioeconómica obtenida en la CECASOEH, mediante la aplicación del sistema de puntajes obtenido a través de la aplicación del método de análisis discriminante.
A las familias beneficiarias del Programa de Desarrollo Humano Oportunidades que deseen incorporarse al Programa SPS, se les fija una cuota de afiliación equivalente al primer decil de ingreso, cuyo monto se presenta en el cuadro 7.2 de estas Reglas de Operación.
En el caso de que se incorporen familias beneficiarias de programas sociales del Gobierno Federal para las que ya se disponga de una valoración de su nivel de ingreso, tales como: Programa de Tortilla y Programa de Abasto Social de Leche, se definirán sistemas de correspondencia entre sus mediciones y los niveles de aportación que establece el Programa SPS.
Para llevar a cabo estas tareas, así como para cumplir con los estándares que se establezcan para la integración de padrones de los programas sociales del gobierno federal se atenderán las disposiciones que al respecto emitan la SSA y/o SEDESOL.
Con base en los resultados obtenidos de la Encuesta Nacional de Aseguramiento y Gasto en Salud, efectuada en diciembre del 2001, considerando nivel de ingreso y disposición de pago se definieron los montos de las cuotas de afiliación por decil de ingreso según se muestra en el cuadro 7.2, las cuales se ajustaron para el 2003 en base al Indice Nacional de Precios al Consumidor (INPC) y los montos individuales se ajustaron a múltiplos de 5 o 10 pesos según corresponda.
Cuadro 7.2
Cuota por familia según decil de ingreso
|
Deciles de ingreso1 |
Ingreso corriente Trimestral por hogar |
Trimestral |
Semestral |
Anual |
|
|
Promedio |
Rango2 |
||||
|
I |
3,537 |
1,808-5,170 |
65 |
130 |
260 |
|
II |
6,157 |
5,171-7,154 |
95 |
190 |
380 |
|
III |
8,395 |
7,155-9,296 |
160 |
320 |
640 |
|
IV |
10,707 |
9,297-11,689 |
285 |
570 |
1,140 |
|
V |
13,284 |
11,690-14,520 |
475 |
950 |
1,900 |
|
VI |
16,511 |
14,521-18,035 |
600 |
1,200 |
2,400 |
|
VII |
20,611 |
18,036-22,699 |
790 |
1,580 |
3,160 |
|
VIII |
26,209 |
22,700-29,396 |
945 |
1,890 |
3,780 |
|
IX |
37,502 |
29,397-44,689 |
1,260 |
2,520 |
5,040 |
|
X |
90,224 |
77,593-102,855 |
1,575 |
3,150 |
6,300 |
1
Agrupación del total de hogares en diez estratos con igual número de hogares, ordenados de menor a mayor de acuerdo a su ingreso corriente monetario trimestral (ENIGH, 2000).2
La determinación de los rangos del ingreso corriente monetario trimestral promedio por hogar, para cada decil, se obtuvo a partir de la aplicación de dos desviaciones estándar, de acuerdo con la base de datos de la ENIGH 2000.Para determinar los montos de las cuotas se tomó en consideración que éstos sean significativamente menores que el gasto de bolsillo reportado en las Encuestas de Ingreso-Gasto de los Hogares del INEGI, por concepto de cuidados médicos y conservación de la salud.
El afiliado puede elegir el periodo de cobertura acorde a sus posibilidades económicas: 3, 6, 9 o 12 meses.
La aplicación de las cuotas de afiliación que aportan los asegurados está sujeta a los rubros de gasto establecidos en los Acuerdos de Coordinación que se celebren con las entidades federativas correspondientes así como las disposiciones establecidas en la materia en cada entidad federativa.
8. Seguimiento y evaluación
En lo relativo al seguimiento y evaluación del Programa SPS se incluye:
1. El seguimiento continuo de las principales actividades a través de un grupo de indicadores específicos, con el fin de corregir y ajustar en el momento, los insumos y recursos necesarios para la consecución de las metas operativas del Programa.
2. La evaluación periódica de su eficiencia, resultados e impacto y con el fin de establecer en qué medida se están alcanzando los objetivos propuestos y qué podría explicar las diferencias entre lo obtenido y lo esperado. Esta evaluación contempla una serie de conclusiones y recomendaciones de acción para el futuro.
Los principales objetivos del Programa SPS cuyo cumplimiento habrá de seguirse y evaluarse son los siguientes:
· La eliminación de las barreras financieras de acceso a las intervenciones incluidas dentro del CABEME.
· La reducción de los gastos de bolsillo por motivos de salud en los hogares afiliados.
· La disminución de los gastos catastróficos por motivos de salud en los hogares afiliados.
· El acceso a servicios de calidad técnica y a los medicamentos y otros insumos requeridos para satisfacer las necesidades de salud de la población afiliada.
· La satisfacción del usuario por la recepción de un trato adecuado y digno.
Estos objetivos de seguimiento y evaluación se cumplirán mediante el diseño y puesta en operación de a) un sistema de seguimiento y b) un sistema de evaluación.
8.1 Sistema de seguimiento
Para medir el avance en el cumplimiento de las metas y objetivos del Programa SPS se puso en marcha un sistema de seguimiento de las principales actividades sustantivas de este Programa. Su herramienta principal es la lista de indicadores que se muestran en el apartado 9 de estas Reglas de Operación.
La información relativa a los procesos de afiliación se obtiene de los registros y procedimientos contenidos en el sistema de administración del padrón de familias afiliadas; los datos relativos a la utilización de servicios se obtienen a partir del sistema de información para población abierta (SISPA) y cuya operación es responsabilidad de la Dirección General de Información y Evaluación del Desempeño.
El seguimiento de las actividades sustantivas de este Programa se realizará mediante un sistema de información gerencial para monitorear la producción de servicios clínicos. Este seguimiento permitirá analizar la variación en el consumo de servicios así como en el tipo y monto de los recursos utilizados durante el proceso de atención médica y afinar la estimación del costo de operación, contribuyendo a fortalecer la gerencia del Programa SPS y la toma de decisiones. La generación, captura y envío de la información es responsabilidad de las unidades operadoras del Programa SPS a nivel estatal y su integración al sistema de seguimiento es responsabilidad del área encargada del Programa SPS en la Secretaría de Salud.
8.2 Sistema de Evaluación
Evaluación Indirecta
El Sistema Nacional de Evaluación de la Secretaría de Salud cuenta con instancias internas y externas de evaluación. Dentro de las instancias internas, se incluye un sistema de evaluación del desempeño de los sistemas nacional y estatales de salud que cuenta con cinco "indicadores de desempeño": esperanza de vida saludable, índice de desigualdad en salud, índice de trato adecuado, índice de desigualdad en trato adecuado e índice de protección financiera.
Este último índice indirecto mide tanto la equidad de la contribución al financiamiento de los servicios de salud, como la protección que ofrece el sistema contra el empobrecimiento por motivos de salud. Por estas razones puede utilizarse para darle seguimiento a todas aquellas actividades que influyen en el perfil de financiamiento de los servicios de salud y en la protección de los hogares mexicanos contra gastos catastróficos por motivos de salud.
Para el nivel estatal, el índice de protección financiera empezará a reportarse a partir de 2004.
Evaluación Ad Hoc
Además del seguimiento indirecto a través del índice de protección financiera, el Programa SPS, como programa prioritario de la actual administración, será sujeto de evaluaciones ad hoc. Estas evaluaciones incluyen una medición basal, que se realizó en 2001 y 2002. Para el año 2003 se llevará a cabo una evaluación ad hoc por un evaluador externo, de acuerdo a lo dispuesto en el artículo 54, fracción lV, inciso b del PEF 2003. Posteriormente se realizará una evaluación intermedia en el año 2004 y una evaluación final en el año 2006.
Estas evaluaciones ad hoc medirán básicamente los siguientes componentes:
· Desempeño del Programa SPS en su componente gerencial; identificación de las condiciones
socioeconómicas de la población objetivo; definición y manejo de los subsidios; credencialización.· Eliminación de las barreras financieras de acceso a los servicios de salud incluidos en el CABEME (renuncia o postergación de la atención por motivos financieros).
· Abasto y acceso a los medicamentos asociados al CABEME.
· Trato adecuado (tiempos de espera, información al usuario, maltrato, autonomía, capacidad de elección, acceso a redes de apoyo, etc.
· Percepción que tienen los prestadores de servicios médicos del Programa SPS.
· Gasto de bolsillo para la atención de necesidades de salud entre la población objetivo.
· Incidencia/prevalencia de gastos catastróficos por motivos de salud entre la población objetivo.
Estrategia Metodológica
Para las evaluaciones ad hoc inicial y subsecuentes se utilizarán dos estrategias metodológicas: a) los estudios quasi-experimentales y b) las encuestas tipo panel. En ambos casos se utilizarán métodos probabilísticos para seleccionar las poblaciones de estudio una vez que se hayan definido de manera precisa los beneficiarios de la intervención. Los estudios quasi-experimentales comparan poblaciones que reciben la intervención -en este caso el Programa SPS- con otras que no la reciben. Esta estrategia es útil para comparar la eliminación de las barreras financieras al acceso a servicios de salud, el acceso a servicios de alta calidad técnica y a los medicamentos y otros insumos a ellos asociados, requeridos para satisfacer las necesidades de salud de la población afiliada, el trato adecuado, los gastos de bolsillo por motivos de salud y la incidencia/prevalencia de gastos catastróficos por motivos de salud. Las encuestas tipo panel, por su parte, permiten identificar cambios a través del tiempo en los mismos individuos u hogares. Esta estrategia se puede aplicar a las poblaciones que reciben las intervenciones del Programa SPS. Adicionalmente, es probable que poblaciones que inicialmente se utilicen como poblaciones control se incorporen posteriormente al Programa SPS. En estos casos es perfectamente posible hacer comparaciones ex-ante/ex-post.
Responsables
La producción de información para generar los valores de los indicadores de seguimiento del Programa SPS y la difusión de éstos serán responsabilidad de los encargados del Programa en los SESA y el área encargada del Programa SPS en la Secretaría de Salud.
El cálculo y difusión de los valores del índice de justicia financiera para el nivel nacional y para los niveles estatales será responsabilidad de la Dirección General de Información y Evaluación del Desempeño de la Secretaría de Salud.
9. Indicadores
|
Nombre |
Porcentaje de familias afiliadas |
|
Objetivo |
Medir el nivel de cobertura del Programa SPS |
|
Unidad de medida |
Familias |
|
Fórmula |
Número de familias afiliadas, entre el total estimado de familias no derechohabientes de la seguridad social |
|
Periodicidad |
Trimestral0 |
|
Nombre |
Tasa de reafiliación |
|
Objetivo |
Medir la permanencia y continuidad de las familias en el Seguro Popular de Salud |
|
Unidad de medida |
Familias que renuevan su afiliación |
|
Fórmula |
Número de familias que se reafilian entre el total de familias afiliadas en el periodo anterior |
|
Periodicidad |
Anual |
|
Nombre |
Monto promedio de cuotas captadas por familia afiliada |
|
Objetivo |
Calcular la cuota de afiliación promedio de las familias afiliadas |
|
Unidad de medida |
Pesos |
|
Fórmulas |
Total de cuotas de afiliación entre el número de familias afiliadas |
|
Periodicidad |
Anual |
|
Nombre |
Promedio de consulta por familia afiliada |
|
Objetivo |
Calcular un índice de demanda por servicios ambulatorios por familia afiliada |
|
Unidad de medida |
Número de consultas externas |
|
Fórmulas |
Total de consultas otorgadas a familias afiliadas en unidades de primer contacto entre el número total de familias afiliadas |
|
Periodicidad |
Semestral |
|
Nombre |
Promedio de egresos hospitalarios por familia afiliada |
|
Objetivo |
Computar un índice de utilización de servicios hospitalarios por familia afiliada |
|
Unidad de medida |
Egresos hospitalarios |
|
Fórmulas |
Número de egresos hospitalarios de afiliados entre el total de la población afiliada |
|
Periodicidad |
Semestral |
|
Nombre |
Promedio de días estancia por egreso hospitalario |
|
Objetivo |
Determinar los días utilizados de cama-hospital por paciente internado |
|
Unidad de medida |
Promedio de días cama por paciente |
|
Fórmulas |
Total de días cama utilizado por pacientes afiliados entre número de egresos hospitalarios de la población afiliada |
|
Periodicidad |
Semestral |
|
Nombre |
Porcentaje de familias afiliadas encabezadas por mujer |
|
Objetivo |
Conocer la distribución por género de las familias afiliadas al Seguro Popular de Salud |
|
Unidad de medida |
Familias afiliadas encabezadas por mujer |
|
Fórmulas |
Total de familias afiliadas encabezadas por mujer entre el número total de familias afiliadas |
|
Periodicidad |
Anual |
TRANSITORIO
PRIMERO.- El presente Acuerdo entrará en vigor al día siguiente de su publicación en el Diario Oficial de la Federación.
SEGUNDO.- El monto de los subsidios que se establecen por Entidad Federativa en este Acuerdo aplicará a partir del segundo trimestre del año que corresponde al segundo periodo de afiliación.
México, Distrito Federal, a los trece días del mes de junio de dos mil tres.- El Secretario de Salud, Julio José Frenk Mora.- Rúbrica.
ANEXO 1
CATALOGO DE BENEFICIOS MEDICOS
CATALOGO DE BENEFICIOS MEDICOS
|
SERVICIOS DE MEDICINA PREVENTIVA |
|
INMUNIZACIONES, DETECCION Y PREVENCION |
|
1 Vacuna oral tipo Sabin (contra la poliomielitis) 2
Vacuna triple viral SRP (contra sarampión,
rubéola y parotiditis) o Vacuna SR (contra sarampión y 3
Vacuna pentavalente DPT, HB, Hib (contra
difteria, tos ferina, tétanos, hepatitis B e infección 4 Vacuna BCG (contra tuberculosis) 5 Vacuna Td (contra difteria y tétanos) 6 Inmunización del adulto contra neumococo o influenza 7 Detección de trastornos de la agudeza visual en niños 8 Detección de cáncer cervicouterino 9 Detección de cáncer de mama 10 Detección de hipertrofia de próstata |
|
SERVICIOS DE CONSEJERIA MEDICA, PSICOLOGICA, DIETA Y EJERCICIO |
|
11 Vigilancia de la nutrición, crecimiento y consulta del niño sano 12 Examen físico para adultos mayores de 40 años (cada 2 años) 13
Consejería nutricional y de ejercicio
(obesidad, hipercolesterolemia, osteoporosis e hipertensión 14 Grupos de autoayuda para desarrollar conductas saludables 15 Detección, consejería y referencia de adicciones 16 Consejería sobre salud reproductiva 17
Detección y consejería para la prevención de
infecciones de transmisión sexual (VIH, sífilis, 18 Diagnóstico y consejería del tabaquismo en adolescentes 19 Diagnóstico y consejería del alcoholismo |
|
SERVICIOS DE CONSULTA EXTERNA |
|
MEDICINA FAMILIAR Y ESPECIALIDADES |
|
20 Detección, diagnóstico y tratamiento ambulatorio de la diabetes mellitus tipo II 21 Diagnóstico y tratamiento del hipotiroidismo congénito 22 Diagnóstico y tratamiento del hipertiroidismo 23 Detección, diagnóstico y tratamiento farmacológico de la hipertensión arterial 24
Diagnóstico y tratamiento de la enfermedad
péptica y los trastornos de la motilidad intestinal 25 Diagnóstico y tratamiento del asma 26 Diagnóstico y tratamiento de la gota 27 Diagnóstico y tratamiento de la anemia ferropriva 28 Diagnóstico y tratamiento farmacológico de la epilepsia 29 Diagnóstico y tratamiento de la enfermedad articular degenerativa 30 Diagnóstico y tratamiento de la dermatosis simple, celulitis y micosis 31 Diagnóstico y tratamiento de la otitis media aguda 32 Diagnóstico y tratamiento de la diarrea aguda 33 Diagnóstico y tratamiento del cólera 34 Diagnóstico y tratamiento de la parasitosis intestinal 35 Diagnóstico y tratamiento de infección respiratoria aguda 36 Detección, diagnóstico y tratamiento de la tuberculosis 37 Diagnóstico y tratamiento del dengue clásico y hemorrágico 38 Diagnóstico y tratamiento del paludismo 39 Diagnóstico y tratamiento de la brucelosis 40 Diagnóstico y tratamiento de la lepra 41 Diagnóstico y tratamiento de las infecciones de vías urinarias y pielonefritis 42
Diagnóstico y tratamiento de las infecciones de
transmisión sexual (sífilis, gonorrea, candidiasis, |
|
SERVICIOS DE SALUD REPRODUCTIVA |
|
43 Planificación familiar con métodos temporales, anticonceptivos 44 Planificación familiar con métodos temporales, preservativos 45 Planificación familiar con métodos temporales, DIU 46 Planificación familiar con métodos definitivos, vasectomía 47 Planificación familiar con métodos definitivos: salpingoclasia 48 Diagnóstico y tratamiento de displasias y conización |
|
UNIDAD BASICA DE REHABILITACION |
|
49 Rehabilitación de fracturas o esguinces 50 Rehabilitación de parálisis facial 51 Estimulación temprana del prematuro |
|
SERVICIOS DE ODONTOLOGIA |
|
52 Prevención de caries (curetaje, odontoxesis y aplicación tópica de flúor) 53 Sellado de fosetas y fisuras y obturación de caries de primer y segundo grado con amalgama |
|
ATENCION DEL EMBARAZO, PARTO Y RECIEN NACIDO |
|
54 Atención del embarazo normal 55 Atención del parto normal y del puerperio 56 Atención del parto por cesárea y del puerperio 57 Atención del recién nacido normal 58 Tamiz metabólico del recién nacido (hipotiroidismo y fenilcetonuria) |
|
SERVICIOS DE URGENCIAS, HOSPITALIZACION Y CIRUGIA |
|
ATENCION DE URGENCIAS |
|
59 Manejo de lesiones traumáticas de tejidos blandos (curación y suturas) 60 Diagnóstico y tratamiento de esguinces y luxaciones en articulaciones de extremidades 61 Diagnóstico y tratamiento de fracturas de tibia y peroné 62 Diagnóstico y tratamiento de fracturas de cúbito y radio 63 Diagnóstico y tratamiento de envenenamientos 64 Manejo de mordeduras y prevención de la rabia en humanos 65 Diagnóstico y tratamiento de mordedura de serpiente 66 Diagnóstico y tratamiento del alacranismo y picaduras 67 Estabilización de pacientes (hipertensión arterial, diabetes y "angor pectoris") |
|
SERVICIOS DE HOSPITALIZACION Y CIRUGIA |
|
68 Diagnóstico y tratamiento de bronquiolitis 69 Diagnóstico y tratamiento de neumonía 70 Diagnóstico y tratamiento de meningitis 71 Diagnóstico y tratamiento de la litiasis de vías urinarias 72 Diagnóstico y tratamiento quirúrgico de hernial inguinal y umbilical 73 Diagnóstico y tratamiento de las complicaciones del aborto 74 Colecistectomía abierta 75 Diagnóstico y tratamiento de la apendicitis aguda y apendicectomía 76 Cirugía de útero (histerectomía) 77 Cirugía correctiva de estrabismo 78 Cirugía de catarata (extracción y colocación de lente intraocular) |
ANEXO 2
LISTA DE MEDICAMENTOS ASOCIADOS AL
CATALOGO DE BENEFICIOS
MEDICOS DEL SEGURO POPULAR
|
NOMBRE GENERICO |
PRESENTACION |
GENERICO INTERCAMBIABLE |
CLAVE |
NUMERO DE CLAVES |
CABEME2 |
|
|
1 |
Acarbosa |
30 tabletas de 50 mg |
|
5166 |
1 |
20 |
|
2 |
Aceite de almendras dulces |
Crema con 240 ml |
|
2118 |
2 |
30 |
|
3 |
Acetato de medroxiprogesterona y cipionato de estradiol |
1 Ampolleta de 25 mg |
GI, Planificación familiar |
3509 |
3 |
43 |
|
4 |
Acido acetilsalicílico |
20 tabletas de 500 mg |
|
101 |
4 |
29, 67 |
|
20 grageas con capa entérica 500 mg |
|
3401 |
5 |
29, 67 |
||
|
5 |
Acido fólico |
20 tabletas de 5 mg |
GI, Hematología |
1706 |
6 |
27, 54 |
|
6 |
Albendazol |
Suspensión de 20 mg/ml |
GI, Infectología |
1345 |
7 |
34 |
|
10 tabletas de 200 mg |
GI, Infectología |
1344 |
8 |
34 |
||
|
7 |
Alopurinol |
20 tabletas 300 mg |
GI, Reumatología |
3451 |
9 |
26 |
|
8 |
Amikacina |
1 Ampolleta de |
GI, Infectología |
1956 |
10 |
69, 70, 76 |
|
Solución inyectable 100 mg |
GI, Infectología |
1957 |
11 |
69, 70, 76 |
||
|
9 |
Aminofilina |
5 Ampolletas de |
|
426 |
12 |
25 |
|
10 |
Amoxicilina |
Suspensión 250 mg, envase con 75 ml |
GI, Infectología |
2127 |
13 |
24, 35 |
|
12 cápsulas de 500 mg |
GI, Infectología |
2128 |
14 |
24, 35 |
||
|
11 |
Amoxicilina/ácido clavulánico |
Suspensión 125 mg con 60 ml |
GI, Infectología |
2129 |
15 |
31, 35 |
|
12 |
Astemizol |
Suspensión de 30 ml con 2 mg/ml |
|
3142 |
16 |
66 |
|
10 tabletas de 10 mg |
|
3141 |
17 |
66 |
||
|
13 |
Azatioprina |
50 tabletas de 50 mg |
|
3461 |
18 |
29 |
|
14 |
Beclometasona |
Aerosol con 200 dosis |
GI, Neumología |
477 |
19 |
25 |
|
15 |
Benzoato de bencilo |
Emulsión dérmica de 300 mg con 120 ml |
|
861 |
20 |
30 |
|
16 |
Betametasona |
1 ampolleta de 3 mg |
GI, Inmunología |
2141 |
21 |
25 |
|
17 |
Bromuro de ipratropio |
Aerosol con 200 dosis |
|
2162 |
22 |
25 |
|
18 |
Bromuro de pinaverio |
60 tabletas de 50 mg |
|
1210 |
23 |
24 |
|
19 |
Butilhioscina |
3 ampolletas de |
GI, Gastroenterología |
1207 |
24 |
24, 71 |
|
20 grageas de 10 mg |
GI, Gastroenterología |
1208 |
25 |
24, 71 |
||
|
20 |
Candesartán/ hidroclorotiazida |
Tabletas 80 mg/12.5 mg |
|
2530 |
26 |
23 |
|
21 |
Capsaicina |
Crema con 40 g |
|
4031 |
27 |
29 |
|
22 |
Captopril |
30 tabletas de 25 mg |
GI, Cardiología |
574 |
28 |
23 |
|
23 |
Carbamazepina |
Suspensión de 120 ml con 20 mg/ml |
GI, Neurología |
2609 |
29 |
28 |
|
20 tabletas de 200 mg |
GI, Neurología |
2608 |
30 |
28 |
||
|
24 |
Cefalexina |
20 tabletas de 500 mg |
GI, Infectología |
1939 |
31 |
41 |
|
25 |
Cefotaxima |
1 ampolleta de 1 g |
GI, Infectología |
1935 |
32 |
41, 69, 70 |
|
26 |
Cefuroxima |
10 tabletas de 500 mg |
GI, Infectología |
5264 |
33 |
69 |
|
27 |
Celecoxib |
10 cápsulas de 200 mg |
|
5506 |
34 |
29 |
|
28 |
Ciprofloxacina |
12 tabletas de 500 mg |
GI, Infectología |
4255 |
35 |
41 |
|
29 |
Cisaprida |
30 tabletas de 5 mg |
GI, Gastroenterología |
1209 |
36 |
24 |
|
30 |
Claritomicina |
10 cápsulas de 250 mg |
|
2132 |
37 |
31 |
|
31 |
Clindamicina |
16 tabletas de 300 mg |
GI, Infectología |
2133 |
38 |
35 |
|
1 ampolleta de 300 mg |
|
1976 |
39 |
35 |
||
|
32 |
Clioquinol |
Crema con 60 g |
GI, Dermatología |
872 |
40 |
30 |
|
33 |
Clonidina |
30 tabletas de 0.1 mg |
|
2101 |
41 |
67 |
|
34 |
Cloramfenicol |
Suspensión con 31.25 mg/ml |
|
5260 |
42 |
32 |
|
1 ampolleta de 1 g |
|
1992 |
43 |
32, 70 |
||
|
Gotas oftálmicas con 15 ml |
GI, Oftalmología |
2821 |
44 |
57 |
||
|
35 |
Clorfeniramina |
Jarabe 0.5 mg con 120 ml |
GI, Inmunología |
408 |
45 |
30 |
|
36 |
Cloroquina |
30 tabletas de 150 mg |
|
2030 |
46 |
38 |
|
37 |
Clortalidona |
20 tabletas de 50 mg |
GI, Cardiología |
561 |
47 |
23 |
|
38 |
Colchicina |
60 tabletas 0.5 mg |
|
3409 |
48 |
26 |
|
39 |
Cromoglicato sódico |
Aerosol con 16 g, 112 dosis |
GI, Inmunología |
464 |
49 |
25 |
|
40 |
Dapsona |
50 tabletas de 100 mg |
|
906 |
50 |
40 |
|
41 |
Desogestrel y etinilestradiol |
Envase con 28 tabletas |
|
3508 |
51 |
43 |
|
42 |
Diazóxido |
1 ampolleta de 300 mg |
GI, Cardiología |
568 |
52 |
67 |
|
43 |
Diclofenaco |
20 tabletas de 75 mg |
GI, Reumatología |
3417 |
53 |
29, 42, 49, 59, 60, 61, 62, 72, 73, 74, 76 |
|
44 |
Dicloxacilina |
12 cápsulas de 250 mg |
GI, Infectología |
1926 |
54 |
64, 65, 66, 73 |
|
1 ampolleta de 250 mg |
|
1927 |
55 |
64, 65, 66, 73 |
||
|
Suspensión oral 250 mg/5 ml |
|
1928 |
56 |
64, 65, 66, 73 |
||
|
45 |
Difenidol |
Solución inyectable |
|
3112 |
57 |
32, 33, 76 |
|
Tabletas 25 mg |
|
3111 |
58 |
32, 33, 76 |
||
|
46 |
Digoxina |
Tabletas 0.25 mg, c/60 |
|
502 |
59 |
67 |
|
47 |
Dobutamina |
5 ampolletas de |
GI, Cardiología |
614 |
60 |
67 |
|
48 |
Dopamina |
5 ampolletas de |
GI, Cardiología |
614 |
61 |
67 |
|
49 |
Doxiciclina |
10 cápsulas de 100 mg |
GI, Infectología |
1940 |
62 |
33, 39, 42 |
|
50 |
Electrolitos orales |
Sobre con 27.9 gr |
GI, Soluciones |
3623 |
63 |
32, 33, 37 |
|
51 |
Enalapril |
10 tabletas de 10 mg |
|
4116 |
64 |
23 |
|
52 |
Eritromicina |
20 cápsulas de 250 mg |
|
1971 |
65 |
24, 33, 35, 69 |
|
Suspensión 125 mg con 120 ml |
|
1972 |
66 |
24, 33, 35, 69 |
||
|
53 |
Estreptomicina |
1 ampolleta de 1 g |
|
2403 |
67 |
36, 39 |
|
54 |
Etambutol |
50 comprimidos de 400 mg |
|
2405 |
68 |
36 |
|
55 |
Fenitoína |
Suspensión oral 37.5 mg/5 ml |
|
525 |
69 |
28 |
|
50 tabletas de 100 mg |
|
2611 |
70 |
28 |
||
|
56 |
Fenobarbital |
30 comprimidos de |
|
2601 |
71 |
28 |
|
57 |
Fumarato ferroso |
Suspensión oral 2.9 mg/100 ml |
GI, Hematología |
1702 |
72 |
27 |
|
50 tabletas de 200 mg |
GI, Hematología |
1701 |
73 |
27 |
||
|
58 |
Furosemide |
Tabletas 40 mg |
|
2307 |
74 |
67 |
|
5 ámpulas de 20 mg |
GI, Nefrología |
2308 |
75 |
67 |
||
|
59 |
Gentamicina |
1 ampolleta de 20 mg/2 ml |
GI, Infectología |
1955 |
76 |
73, 69, 42 |
|
1 ampolleta de 80 mg/2 ml |
GI, Infectología |
1954 |
77 |
73, 69, 42 |
||
|
60 |
Glibenclamida |
50 tabletas de 5 mg |
|
1042 |
78 |
20 |
|
61 |
Hidroclorotiazida |
20 tabletas de 250 mg |
|
2301 |
79 |
23 |
|
62 |
Hidróxido de Aluminio y Magnesio |
Envase con 48 tabletas |
|
1223 |
80 |
24 |
|
Frasco 360 ml |
|
1224 |
81 |
24 |
||
|
63 |
Indometacina |
30 cápsulas de 25 mg |
GI, Reumatología |
3413 |
82 |
26, 29 |
|
Supositorios de |
|
3412 |
83 |
55, 56 |
||
|
64 |
Inmunoglobulina humana antirrábica |
1 frasco ámpula 2 ml, 150 UI/ml |
|
3833 |
84 |
64 |
|
65 |
Insulina humana acción rápida regular |
1 frasco con 10 ml, 100 U/ml |
GI, Endocrinología |
1051 |
85 |
20, 67 |
|
66 |
Insulina humana de acción lenta |
1 frasco con 10 ml, 100 U/ml |
GI, Endocrinología |
4157 |
86 |
20, 67 |
|
67 |
Insulina intermedia NPH |
Fco. 10 ml, 100 U/ml sol. iny. |
GI, Endocrinología |
1050 |
87 |
20, 67 |
|
68 |
Irbesartán/ hidroclorotiazida |
Tabletas 150 mg/12.5 mg |
|
4097 |
88 |
23 |
|
Tabletas 300 mg/25 mg |
|
4098 |
89 |
23 |
||
|
69 |
Isoconazol |
Crema con 20 g |
|
2024 |
90 |
30, 42 |
|
70 |
Isoniacida |
Tabletas 100 g, c/200 |
|
2404 |
91 |
36 |
|
71 |
Isoniacida y rifampicina |
Tabletas 200/150 mg, c/120 |
|
2415 |
92 |
36 |
|
72 |
Isoniacida, rifampicina y pirazinamida |
Tabletas o grageas 75 mg/ 150mg/ 400mg, c/240 |
|
2414 |
93 |
36 |
|
73 |
Isosorbide |
Tabletas 10 mg |
|
593 |
94 |
67 |
|
Tabletas sublinguales 5 mg, c/20 |
|
592 |
95 |
67 |
||
|
74 |
Ketotifeno |
Frasco con 120 ml |
GI, Inmunología |
463 |
96 |
25 |
|
75 |
Levonorgestrel y etilenestradiol |
Envase con 28 tabletas |
GI, Planificación familiar |
3507 |
97 |
43 |
|
76 |
Levotiroxina |
Tabletas de 0.025 mg, c/50 |
|
1007 |
98 |
21 |
|
77 |
Lindano |
Shampoo de 1g/100 ml |
|
911 |
99 |
30 |
|
78 |
Loratadina |
Frasco 60 ml |
GI, Inmunología |
2145 |
100 |
30, 31 |
|
Tabletas 10 mg, c/20 |
GI, Inmunología |
2144 |
101 |
30, 31 |
||
|
79 |
Losartán potásico/ hidroclorotiazida |
Tabletas 50/12.5 mg, c/15 |
|
2521 |
102 |
23 |
|
80 |
Mebendazol |
Tabletas 100 mg, c/6 |
|
2136 |
103 |
34 |
|
81 |
Metamizol |
Tabletas 500 mg |
GI, Analgesia |
108 |
104 |
31, 35, 37, 38, 47, 59, 73, 74, 76 |
|
82 |
Metformina |
Tabletas de 850 mg, c/30 |
|
5165 |
105 |
20 |
|
83 |
Metilergometrina |
Grageas de 0.125 mg, c/30 |
|
1544 |
106 |
73 |
|
84 |
Metoclopramida |
Tabletas de 10 mg, c/20 |
GI, Gastroenterología |
1242 |
107 |
24, 73 |
|
85 |
Metoprolol |
Tabletas 100 mg, c/20 |
GI, Cardiología |
572 |
108 |
23, 63, 67 |
|
86 |
Metronidazol |
Ampolleta 200 mg, 10 ml, c/2 |
GI, Infectología |
1309 |
109 |
73, 76 |
|
Ovulos o tabletas vaginales de 500 mg, c/10 |
GI, Infectología |
1561 |
110 |
42 |
||
|
Suspensión 250 mg/ 5 ml 120 ml |
GI, Infectología |
1310 |
111 |
24, 32, 34 |
||
|
Tabletas 250 mg, c/20 |
GI, Infectología |
1307 |
112 |
24, 32, 34 |
||
|
Tabletas 500 mg, c/30 |
GI, Infectología |
1308 |
113 |
24, 32, 34 |
||
|
87 |
Miconazol |
Tubo 20 g, nitrato de miconazol 20 mg/g |
GI, Dermatología |
891 |
114 |
30, 42 |
|
88 |
Montelukast |
Tabletas 5 mg, c/14 |
|
4329 |
115 |
25 |
|
89 |
Naproxeno |
Tabletas 275 mg, c/20 |
GI, Reumatología |
3407 |
116 |
60, 61, 62 |
|
90 |
Nicardipino |
Cápsulas 20 mg, c/20 |
|
2518 |
117 |
23 |
|
91 |
Nifedipino |
Tabletas 10 mg, c/24 |
|
597 |
118 |
23 |
|
92 |
Nistatina |
Tabletas vaginales c/28 |
|
1566 |
119 |
30, 42 |
|
93 |
Nitrofurantoína |
Cápsulas 100 mg, c/40 |
|
1911 |
120 |
41 |
|
94 |
Noretisterona |
Ampolleta 200 mg |
|
3503 |
121 |
43 |
|
95 |
Noretisterona y etinilestradiol |
Envase con 21 tabletas |
|
3506 |
122 |
43 |
|
96 |
Omeprazol |
Cápsulas 20 mg, c/7 |
GI, Gastroenterología |
5180 |
123 |
24 |
|
97 |
Oxido de zinc |
Pasta de lassar, |
GI, Dermatología |
804 |
124 |
30 |
|
98 |
Paracetamol |
100 mg/ml, frasco 5 ml |
GI, Analgesia |
106 |
125 |
31, 32, 35, 37 |
|
Supositorios 300 mg |
|
105 |
126 |
31, 32, 35, 37 |
||
|
Tabletas 300 mg, c/10 |
GI, Analgesia |
103 |
127 |
31, 32, 35, 37 |
||
|
Tabletas 500 mg, c/20 |
GI, Analgesia |
104 |
128 |
31, 32, 35, 37 |
||
|
99 |
Penicilina G. Benzatínica |
Ampolleta 1,200 000 U |
GI, Infectología |
1925 |
129 |
35, 42 |
|
100 |
Penicilina G. Procaínica |
Ampolleta 400 000 U |
GI, Infectología |
2510 |
130 |
35, 42, 69, |
|
Ampolleta 800 000 U |
GI, Infectología |
2511 |
131 |
35, 42, 69, |
||
|
101 |
Penicilina sódica cristalina |
Fco. ámpula |
GI, Infectología |
1921 |
132 |
35, 42, 69, |
|
102 |
Pirantel, pamoato de |
Tabletas 250 mg c/6 |
|
2138 |
133 |
34 |
|
103 |
Polivitaminas y minerales |
Envase c/30 tabletas |
GI, Nutriología |
4376 |
134 |
54 |
|
104 |
Prednisona |
Tabletas de 5 mg, c/30 |
GI, Reumatología |
472 |
135 |
29, 40 |
|
105 |
Prednisolona |
Solución oftálmica 5 ml |
GI, Oftalmología |
2841 |
136 |
77, 78 |
|
106 |
Primaquina |
Tabletas de 5 mg |
|
2031 |
137 |
38 |
|
107 |
Probenecid |
Tabletas de 500 mg, c/10 |
|
3453 |
138 |
26 |
|
108 |
Propanolol |
Tabletas 40 mg, c/30 |
|
530 |
139 |
22, 23 |
|
109 |
Ranitidina |
Ampolleta 50 mg, |
GI, Gastroenterología |
1234 |
140 |
24, 74 |
|
Tabletas 150 mg, c/100 |
GI, Gastroenterología |
1233 |
141 |
24 |
||
|
110 |
Rifampicina |
Cápsulas 300 mg, c/16 |
|
2409 |
142 |
36, 39, 40 |
|
111 |
Rosiglitazona |
Grageas 4 mg, c/14 |
|
4150 |
143 |
20 |
|
112 |
Salbutamol |
Envase 20 mg, c/200 disparos |
GI, Neumología |
429 |
144 |
25 |
|
Frasco 5 mg/10 ml |
GI, Neumología |
439 |
145 |
25 |
||
|
Jarabe 2 mg/5ml, frasco 60 ml |
GI, Neumología |
431 |
146 |
25 |
||
|
113 |
Subsalicilato de bismuto |
Suspensión 120 ml, 17.5 g/ml |
|
1263 |
147 |
24 |
|
114 |
Sucralfato |
Tabletas 1 g, c/40 |
|
5176 |
148 |
24 |
|
115 |
Suero antialacrán |
Fco. ámpula 5 ml, unidosis |
GI, Vacunas, toxoides y otros |
3842 |
149 |
66 |
|
116 |
Suero antiviperino |
Fco. ámpula 10 ml, unidosis |
GI, Vacunas, toxoides y otros |
3843 |
150 |
65 |
|
117 |
Sulfato ferroso |
Solución oral 125 mg |
|
1704 |
151 |
27 |
|
Tabletas 200 mg |
|
1703 |
152 |
27 |
||
|
118 |
Talidomida |
Tabletas 100 mg, c/50 |
|
4256 |
153 |
40 |
|
119 |
Teofilina |
Tabletas de 100 mg, c/20 |
|
437 |
154 |
25 |
|
Jarabe 160 ml |
|
5075 |
155 |
25 |
||
|
120 |
Tetracaína |
Solución oftálmica |
|
4407 |
156 |
77, 78 |
|
121 |
Tetraciclina |
Tabletas 500 mg |
|
1981 |
157 |
33, 39 |
|
122 |
Tiamazol |
20 Tabletas 5 mg |
|
1022 |
158 |
22 |
|
123 |
Tolbutamida |
Tabletas 500 mg, c/50 |
|
1041 |
159 |
20 |
|
124 |
Toxoide tetánico |
Fco. ámpula con |
|
3809 |
160 |
54, 59 |
|
125 |
Trimetoprim con sulfametoxazol |
Suspensión 120 ml, (40 mg/5 ml) |
GI, Infectología |
1904 |
161 |
32, 33, 35, |
|
Tabletas 80 mg, c/30 |
GI, Infectología |
1903 |
162 |
32, 33, 35, |
||
|
126 |
Trinitrato de glicerilo |
Parche 0.5 mg |
GI, Cardiología |
591 |
163 |
67 |
|
127 |
Vacuna antineumocóccica |
Suspensión inyectable |
|
145 |
164 |
6 |
|
128 |
Vacuna antirrábica humana de células diploides |
Fco. ámpula unidosis |
GI, Vacunas, toxoides y otros |
3818 |
165 |
64 |
|
129 |
Vacuna BCG |
Ampolleta 10 dosis y solución salina como diluyente |
GI, Vacunas, toxoides y otros |
3801 |
166 |
4 |
|
130 |
Vacuna para influenza |
Suspensión inyectable |
|
3822 |
167 |
6 |
|
131 |
Vacuna pentavalente |
Fco. ámpula de DPT-HB 0.5 ml y Fco. ámpula con vacuna liofilizada (unidosis) |
GI, Vacunas, toxoides y otros |
3823 |
168 |
3 |
|
132 |
Vacuna Sabin |
Frasco gotero con |
GI, Vacunas, toxoides y otros |
3802 |
169 |
1 |
|
133 |
Vacuna Td (tétanos y difteria) |
Frasco 5 ml, 10 dosis |
GI, Vacunas, toxoides y otros |
3810 |
170 |
5 |
|
134 |
Vacuna triple viral SRP |
Frasco de vacuna liofilizada unidosis |
GI, Vacunas, toxoides y otros |
3820 |
171 |
2 |
|
135 |
Vancomicina |
Fco. ámpula 500 mg, 10 ml |
GI, Infectología |
4251 |
172 |
70 |
|
136 |
Verapamilo |
Grageas 80 mg, c/20 |
|
596 |
173 |
67 |
|
137 |
Vitamina A, C y D |
Frasco solución oral de 25 dosis 15 ml |
|
1098 |
174 |
11 |
|
138 |
Vitamina K |
Ampolleta 2 mg, |
|
1732 |
175 |
57 |
|
139 |
Zafirlukast |
Tabletas 20 mg, c/28 |
|
4331 |
176 |
25 |
Nota: se están efectuando estudios de efectividad para incluir en el cuadro los medicamentos: ambroxol y dextrometorfano.
1 Número de sustancias activas.
2 Intervenciones correspondientes al Catálogo de Beneficios Médicos.
ANEXO 3
DEFINICIONES
Atención preventiva: Intervenciones y conductas que mantienen la salud y que reducen el riesgo de padecer algún problema de salud.
Brigadas: Personal contratado por los Servicios Estatales de Salud dedicado a la promoción y afiliación del Programa del Seguro Popular de Salud.
CABEME: Catálogo de beneficios Médicos.
CECASOEH: Cédula de Características Socioeconómicas del Hogar.
Convenios de Coordinación: Acuerdos que se firman entre el Gobierno Federal y los gobiernos estatales para la instrumentación del Programa del Seguro Popular de Salud.
Cultura de aseguramiento: Conocimiento de la población de que es mejor realizar pagos anticipados que pagos directos de bolsillo para evitar el riesgo de incurrir en gastos que pueden llegar a ser catastróficos.
Cuotas de afiliación: Monto de recursos que aportarán las familias que se afilien al Programa del Seguro Popular de Salud.
CURP: Clave Unica de Registro Poblacional.
Familia beneficiaria: Núcleo familiar que por su condición socioeconómica y laboral no es derechohabientes de la seguridad social y elige afiliarse al Seguro Popular de Salud.
Gastos catastróficos por motivos de salud: Gastos que constituyen más del 30 por ciento del ingreso anual disponible (ingreso total menos el gasto en alimentación) del hogar y que ponen en riesgo de empobrecimiento a los hogares de menores ingresos.
Gasto de bolsillo: Pago directo que se realiza en el momento de requerir atención médica y que pone en riesgo de empobrecimiento a las familias de bajos ingresos.
MAO: Módulos de Afiliación y Orientación.
MIDAS: Modelo Integrado de Atención a la Salud.
PEF 2003: Decreto del Presupuesto de Egresos de la Federación para el ejercicio fiscal 2003.
Población beneficiaria: Grupo de personas que recibe los beneficios del Seguro Popular de Salud.
Población no asegurada: Personas que no son beneficiarias de alguna institución de seguridad social.
Población objetivo: Grupo de población que cumple con las condiciones necesarias para ser beneficiaria del Programa del Seguro Popular de Salud.
Programa Salud para Todos: Denominación adoptada en el artículo 63 del Decreto del Presupuesto de Egresos de la Federación 2001 para identificar un programa de subsidio federal para brindar protección financiera en salud a la población no asegurada.
Promotores del Programa del Seguro Popular de Salud: Personal encargado de organizar y promover las actividades de registro y afiliación al Programa del Seguro Popular de Salud.
SEDESOL: Secretaría de Desarrollo Social.
Seguridad social: Instituciones públicas de prestaciones sociales que cubren la atención a la salud de los trabajadores del sector formal de la economía y sus familias.
Seguro Popular de Salud (SPS): Esquema de aseguramiento público y voluntario que brinda protección financiera en materia de salud a las familias que por su condición laboral y socioeconómica no son derechohabientes de las instituciones de seguridad social.
Servicios Estatales de Salud: Organismo estatal encargado de la regulación y atención a la salud para la población no asegurada.
SISPA: Sistema de información para población abierta.
SSA: Secretaría de Salud.
Fecha de Publicación: 4 de julio 2003
________________________________________